支气管哮喘是常见慢性气道炎症性疾病,反复发作的喘息、咳嗽、胸闷,严重影响患者生活质量,急性发作时甚至会危及生命。但临床中发现,很多哮喘患者及家属对激素心存恐惧,一听到“激素”二字就拒绝使用、擅自减量或停药,最终导致病情反复、控制不佳。事实上,吸入激素是哮喘长期治疗的核心药物,只要规范使用、方法正确,安全又有效,无需过度恐慌。

先搞清楚:您怕的激素和吸入激素不是一回事
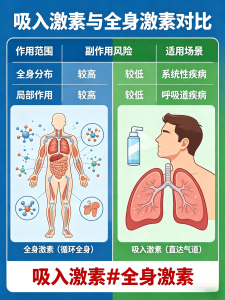
糖皮质激素本来就是我们身体肾上腺自然分泌的物质,有强大抗炎作用,临床上用于哮喘治疗的激素,都是仿照人体自身激素合成的。根据给药方式不同,它们的安全性差别非常大。
全身用激素(口服/静脉)药物进入全身血液循环,作用范围广,但长期用可能带来肥胖、骨质疏松、血糖升高、影响内分泌等副作用,这也是大家害怕激素的主要原因。
吸入性糖皮质激素(ICS)直接吸到气道里,采用气道局部给药方式,药物以气溶胶或粉雾形式直接沉积于气道黏膜,局部抗炎浓度高、比较精准;进入血液的药量微乎其微,再经过肝脏快速代谢,全身暴露极低(以微克计)。
指南明确:吸入激素是哮喘控制的“首选药”
《中国支气管哮喘基层诊疗与管理指南(2026 年)》明确指出,吸入糖皮质激素(ICS)是哮喘控制治疗的首选药物。它通过局部抗炎、降低气道高反应性,减少患者喘息、咳嗽、胸闷等症状,降低急性发作、住院及死亡的风险。
除了间歇发作的轻度哮喘外,几乎所有哮喘患者均需要吸入糖皮质激素,而哮喘急性加重的患者通常会短暂给予口服或静脉使用糖皮质激素,控制哮喘症状后逐渐减量。吸入激素在常规剂量下长期使用,其安全性良好,不必过度担忧肥胖、骨质疏松等全身副作用。
避开误区+牢记要点:让激素真正发挥作用
不少患者因陷入使用误区,影响治疗效果,常见误区主要有6点:
吸药后不漱口,易引发口腔真菌感染、声音嘶哑;吸气过浅过快、吸药不同步,药物停留口咽部,肺部沉积不足;对着吸嘴呼气,导致药粉受潮结块、装置堵塞;屏气时间过短,药物未沉降即被呼出;症状好转就擅自停药,导致炎症反弹、症状复发,引发急性发作风险,正确做法:规律用→稳定→慢减量→最低剂量长期维持;将吸入激素当作急救药,其实它是长期控制药,急性发作需用速效支气管舒张剂。
想要让吸入激素发挥实效,患者需牢记5个要点:
坚持规律用药,吸入激素是控制药,需每日规律使用,不可按需随意用;定期复查吸入方法,随访时让医生和药师纠正操作;不擅自停药减药,病情稳定3个月以上,由医生评估后逐步调整;区分药物类型,控制药长期用,缓解药急性发作时按需用;保持吸入装置清洁,定期擦拭、更换,避免药物沉积和细菌滋生。
除了用药,这些事同样重要
远离过敏原:尘螨、花粉、宠物毛、霉菌等;不吸烟、远离二手烟;预防感冒、呼吸道感染;避免剧烈刺激气味(油漆、香水、油烟);适度运动:散步、瑜伽、游泳(稳定期);每年复查肺功能,监测气道炎症。

此外,儿童、老年人、妊娠期哮喘患者,依据指南在医生评估与指导下均可安全使用吸入激素。多项研究表明,长期规范使用低剂量吸入激素对儿童生长发育、骨密度等无明显影响,而未规范治疗导致的哮喘反复发作,反而可能因气道损伤影响生长发育;老年人可减少急性发作与住院次数;妊娠期使用能降低哮喘加重对母体和胎儿的风险。
哮喘是可防可控的慢性疾病,吸入激素正是实现长期稳定控制的“利器”。拒绝“谈激素色变”,树立正确用药观念,掌握规范吸入方法,坚持长期治疗、定期随访,就能有效控制症状,减少急性发作,回归正常生活,顺畅呼吸不再是奢望。

