带状疱疹,民间俗称“缠腰龙”或“蛇盘疮”,是由水痘-带状疱疹病毒引起的感染性皮肤病。其危害不容忽视,不仅带来剧烈疼痛,还可能引发多种严重并发症。根据《带状疱疹中国专家共识(2018版)》和《带状疱疹疫苗预防接种专家共识》,全球普通人群带状疱疹发病率为(3~5)/1000人年,亚太地区为(3~10)/1000人年,并逐年递增2.5%~5.0%。其中,60岁人群发病率为6/1000人年~8/1000人年,80岁可达8/1000人年~12/1000人年。在中国,50岁以上人群每年新发确诊病例在150万例以上,疾病负担相对较大。
3月是带状疱疹疾病宣教行动月,专家提示,目前,带状疱疹尚无特效治疗药物,一般药物治疗的目标主要是缓解急性期疼痛,预防或减轻带状疱疹后神经痛(PHN)等并发症。因此,“预防为主”显得尤为重要。

政策引领:深化医防融合,推动疫苗普及
在全国两会期间,“两会精英汇——健康传播赋能‘三高一疹’”专场上,全国政协委员、中国疾病预防控制中心副主任施小明就带状疱疹防控提出了重要建议:
深化健康科普与医防融合:加大宣传力度,探索设立“带状疱疹疾病关注日”;推广疫苗处方并扩大试点,将其纳入慢性病管理和家庭医生服务范畴。
构建完善的服务网络:推动非免疫规划疫苗纳入国家政策保障体系,把带状疱疹疫苗接种纳入成人接种门诊服务范围。
推广适宜技术:借鉴江西、浙江、山东、天津等地的成功经验,将带状疱疹疫苗预防服务纳入慢性病管理体系。
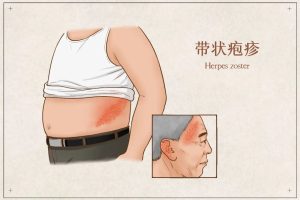
警惕危害:带状疱疹的五大风险
带状疱疹的危害因人而异,但早期诊断和规范治疗可有效降低并发症风险。其主要危害体现在以下几个方面:
剧烈疼痛
带状疱疹最突出的危害是神经痛。疼痛性质多样,如针刺、刀割、电击、烧灼样疼痛,常伴随烧灼感,可为阵发性或持续性。
急性期:疼痛通常持续2-4周。
后遗症风险:若治疗不及时,约10%-30%的患者会发展为带状疱疹后神经痛(PHN)。疼痛可能持续数月甚至数年,严重影响睡眠、日常生活和工作,部分患者因长期疼痛出现焦虑、抑郁等心理问题。
皮肤损害与感染风险
皮损表现为单侧带状分布的簇集性水疱。水疱破溃后可能形成糜烂面或溃疡,增加皮肤屏障功能受损风险。若护理不当,易继发细菌感染(如金黄色葡萄球菌或链球菌感染),表现为脓性分泌物、红肿热痛。严重时可发展为蜂窝织炎或败血症,尤其在糖尿病患者、老年人等皮肤修复能力较差的人群中风险更高。
特殊部位并发症
眼部带状疱疹:若病毒侵犯三叉神经眼支,可导致角膜炎、虹膜睫状体炎、急性视网膜坏死综合征等,严重时可致视力下降甚至失明。
耳部带状疱疹:病毒侵犯面神经和听神经时,可能出现面瘫、耳痛、听力下降、耳鸣、眩晕等症状(Ramsay Hunt综合征)。
中枢神经系统并发症:病毒侵犯中枢神经系统时,可能引发病毒性脑炎、脑膜炎,表现为头痛、呕吐、惊厥、意识模糊等,严重时危及生命。
播散型带状疱疹:免疫功能严重低下者可能出现播散型带状疱疹,皮损泛发全身,常伴有高热等全身中毒症状,约10%的病例可合并内脏受累,病死率较高。
对慢性病的影响
带状疱疹可能加重糖尿病、心血管疾病、慢性阻塞性肺疾病等慢性病的病情,增加心肌梗死、卒中等急性心脑血管事件的风险,还可能导致血糖控制恶化、呼吸困难症状加重等。
心理和社会负担
长期疼痛和外观改变可能使患者产生自卑、焦虑、抑郁等情绪,影响社交和家庭生活。照顾患者的家属也可能因长期陪伴和护理压力而感到疲惫,家庭经济负担也可能因治疗费用、误工等增加。
带状疱疹的危害因人而异,早期诊断、规范治疗结合疫苗接种,可有效降低并发症风险,减轻疼痛和后遗症。让我们共同重视带状疱疹防治,守护身心健康。
温馨提示:文本旨在进行健康科普,不构成具体医疗建议。如有不适,请及时前往正规医院就诊。

